Sản phụ nhập viện ở tuần thai 37 trong tình trạng nhiều yếu tố nguy cơ: tiêu chảy kéo dài gây mất nước, cạn ối nặng, xét nghiệm nhiễm liên cầu B (GBS) dương tính, kèm tiền sử đái tháo đường thai kỳ đang kiểm soát bằng chế độ ăn. Trước tình huống diễn biến nhanh, các bác sĩ đã tiến hành hội chẩn liên khoa khẩn cấp dưới sự chỉ đạo của PGS.TS.BS Nguyễn Quảng Bắc, Trưởng khoa Sản Nhiễm khuẩn, TS.BS Đào Thị Hoa, Trưởng khoa Khám bệnh cùng ê-kíp Phẫu thuật – Gây mê – Hồi sức.
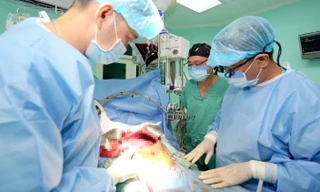
Sau khi đánh giá toàn diện, các bác sĩ quyết định mổ lấy thai khẩn cấp. Lúc 10h50 ngày 5/9/2025, bé gái nặng 2,7 kg chào đời an toàn. Sau 10 ngày được chăm sóc tại Trung tâm Sơ sinh, sức khỏe của trẻ ổn định và đã được xuất viện.
Các chuyên gia cho biết, quyết định can thiệp kịp thời đóng vai trò sống còn. Cạn ối có thể gây suy thai cấp, để lại di chứng thần kinh nếu xử trí chậm. GBS (+) là yếu tố nguy cơ trong thai kỳ, vi khuẩn có thể lây sang trẻ trong lúc sinh thường, gây viêm phổi, viêm màng não hoặc nhiễm trùng huyết sơ sinh. Ngoài ra, tình trạng đái tháo đường thai kỳ dễ khiến trẻ bị hạ đường huyết, gặp khó khăn về hô hấp sau sinh, do đó lựa chọn phương pháp sinh và chuẩn bị hồi sức sơ sinh là hết sức quan trọng.
Từ trường hợp này, các bác sĩ khuyến cáo sản phụ cần đặc biệt chú ý theo dõi thai kỳ: không bỏ qua những dấu hiệu bất thường như tiêu chảy, giảm cử động thai hay rỉ ối; khám thai đúng lịch, tuân thủ các xét nghiệm sàng lọc, nhất là với GBS, tiền sản giật và đái tháo đường thai kỳ. Bên cạnh đó, việc thăm khám tại cơ sở sản khoa uy tín, có đầy đủ năng lực sản khoa và hồi sức sơ sinh là yếu tố then chốt để đảm bảo an toàn. Sau sinh, mẹ và bé cần tái khám đúng hẹn, theo dõi tình trạng vàng da, hạ đường huyết và nuôi con bằng sữa mẹ sớm, đúng cách.
Theo Bệnh viện Phụ sản Trung ương, thành công của ca sinh này không thuộc về một cá nhân mà là kết quả hội chẩn nhanh, quyết định đúng, thực hành chuẩn và sự phối hợp nhịp nhàng của nhiều chuyên khoa. Đây là “chuẩn an toàn” mà bệnh viện đặt lên hàng đầu trong mọi ca vượt cạn, đặc biệt với nhóm sản phụ nguy cơ cao.
Phòng ngừa cạn ối
Cạn nước ối có thể xuất hiện vào bất kỳ giai đoạn nào của thai kỳ và đặc biệt nguy hiểm trong giai đoạn chuyển dạ, ảnh hưởng trực tiếp đến sự sống và sự phát triển của thai nhi. Việc xử lý thường phức tạp và khó tiên lượng, vì vậy phòng ngừa từ sớm là vô cùng quan trọng.
Mẹ bầu nên duy trì chế độ dinh dưỡng cân đối với đủ bốn nhóm chất: đạm, tinh bột, chất béo và vitamin từ rau củ quả, trong đó cần tăng cường thực phẩm giàu đạm để thai nhi phát triển tốt. Các loại tôm, cua, thịt gà, thịt bò, trứng và cá cũng rất có lợi nhờ cung cấp thêm canxi và protein. Ngoài ra, bà bầu cần bổ sung các dưỡng chất thiết yếu bằng thuốc như sắt để phòng thiếu máu, canxi để ngừa loãng xương và hỗ trợ phát triển chiều cao của bé, cùng vitamin tổng hợp để nâng cao sức khỏe và giảm ốm nghén.
Song song với dinh dưỡng, việc tiêm phòng uốn ván từ tuần thai 20 trở lên đóng vai trò quan trọng, với hai mũi tiêm cách nhau tối thiểu một tháng và mũi cuối trước khi sinh ít nhất một tháng. Khám thai định kỳ và quản lý thai nghén đầy đủ là yếu tố then chốt, giúp phát hiện sớm tình trạng bất thường và có hướng xử trí kịp thời.
Trong trường hợp được chẩn đoán suy giảm nước ối, mẹ bầu cần nhập viện ngay để theo dõi và can thiệp. Nếu thai nhi đã đủ tháng, bác sĩ thường chỉ định mổ lấy thai để đảm bảo an toàn cho cả mẹ và con. Việc lựa chọn thăm khám tại những bệnh viện lớn, uy tín với gói chăm sóc thai sản toàn diện sẽ giúp quá trình mang thai thuận lợi hơn, góp phần bảo đảm cho hành trình “mẹ tròn con vuông”.
Sàng lọc liên cầu khuẩn nhóm B – bước bảo vệ quan trọng cho thai nhi
Nhiễm liên cầu khuẩn nhóm B (GBS) khi mang thai thường không gây hại cho mẹ nhưng lại tiềm ẩn nhiều nguy cơ nghiêm trọng cho trẻ sơ sinh như nhiễm trùng huyết, viêm phổi, viêm màng não và thậm chí có thể dẫn đến tử vong. Khoảng 25% phụ nữ mang thai mang vi khuẩn này mà không có triệu chứng, vì thế việc tầm soát là rất quan trọng. Theo khuyến cáo của CDC, tất cả thai phụ nên được xét nghiệm GBS ở tuần 36–37 của thai kỳ đơn thai, hoặc 32–34 tuần với đa thai. Trường hợp có nguy cơ cao như dọa sinh non, rỉ ối, vỡ ối hoặc chuyển dạ chưa kịp tầm soát sẽ được chỉ định làm xét nghiệm sinh học phân tử PCR, cho kết quả nhanh và chính xác hơn.
Nếu người mẹ mang GBS mà không được điều trị trong quá trình chuyển dạ, khoảng 1–2% trẻ sơ sinh có thể bị nhiễm trùng, đặc biệt khi sinh non, vỡ ối sớm, vỡ ối kéo dài trên 24 giờ, mẹ từng sinh con nhiễm GBS hoặc có sốt trong lúc chuyển dạ. Mặc dù vi khuẩn không ảnh hưởng đến thai nhi khi còn trong tử cung, nhưng trẻ có thể nhiễm trong quá trình sinh nở. Do đó, bác sĩ thường chỉ định dùng kháng sinh dự phòng để giảm nguy cơ lây truyền.
Trẻ sơ sinh có thể mắc bệnh khởi phát sớm với triệu chứng xuất hiện trong vòng 12–48 giờ hoặc 7 ngày đầu sau sinh, gây viêm màng não, viêm phổi, nhiễm trùng huyết và có nguy cơ tử vong dù đã được điều trị. Ngoài ra, trẻ cũng có thể mắc bệnh khởi phát muộn, xuất hiện sau 1 tuần đến vài tháng, thường do tiếp xúc với người mang vi khuẩn. Dù ít gặp hơn, tình trạng này cũng nguy hiểm vì dễ dẫn tới viêm màng não với triệu chứng khó nhận biết như lừ đừ, bú kém, quấy khóc hay sốt cao.
Để phòng ngừa, bác sĩ sẽ chỉ định điều trị kháng sinh cho những mẹ bầu nhiễm trùng tiểu do GBS và dự phòng kháng sinh trong chuyển dạ với những trường hợp xét nghiệm dương tính, có rỉ ối, vỡ ối, chuyển dạ sớm hoặc từng sinh con nhiễm GBS. Nếu phát hiện nhiễm trước khi mang thai, mẹ nên điều trị triệt để; còn khi mang thai, việc tuân thủ hướng dẫn của bác sĩ và được chăm sóc, theo dõi đúng phác đồ sẽ giúp bảo vệ an toàn cho cả mẹ và bé.